記事内に商品プロモーションを含む場合があります
リード文
「毎日、看護師に来てもらっているから加算はちゃんと取れているはず」——そう思っていた事業所が、数年後の運営指導で数百万円の返還を求められる。グループホームの現場では、こうしたケースが今も後を絶ちません。
医療連携体制加算は、グループホームの約31%が取得する非常にポピュラーな加算です。しかしこの加算には、行政の事前チェックが働きにくい「気づきにくい落とし穴」があります。届出が不要な区分も多く、請求システム上では条件を満たしていなくても通ってしまうことがあるため、自己流の解釈で取得し続け、運営指導で初めて「それは誤りです」と指摘されるのです。
「准看護師を配置していた」「医師の指示書がないままバイタル測定だけで取得していた」「電話がつながるだけのオンコール体制を24時間対応と思い込んでいた」——これらは運営指導で最も多く指摘される誤りです。どれも悪意はなく、「たぶん大丈夫だろう」という思い込みと、制度の正しい理解不足から起きています。
この記事を読むとわかること
Ⅰ〜Ⅶ型の区分の違いと、最も多くの事業所が取得している「Ⅶ型」の全体像
運営指導で返還を求められないための、正しい取得条件と取得開始までの手順
行政の調査員が必ず確認する「4つの根拠書類」と正しい記録の書き方(記載例つき)
運営指導で指摘された場合の「返還になるパターン・ならないパターン」と誠実な対応の仕方
夜間・休日の急変対応も含めた、スタッフ間の情報共有と緊急時マニュアルの作り方
こんな方に
グループホームの経営者・管理者
サービス管理責任者(サビ管)
これから取得を検討している方
すでに取得中で不安がある方
正しく取得すれば、利用者の健康を守りながら事業所の収益も安定させられる、非常に価値の高い加算です。「正しく・堂々と取得できている」という確信を持てるよう、この記事で必要な知識をすべて押さえてください。
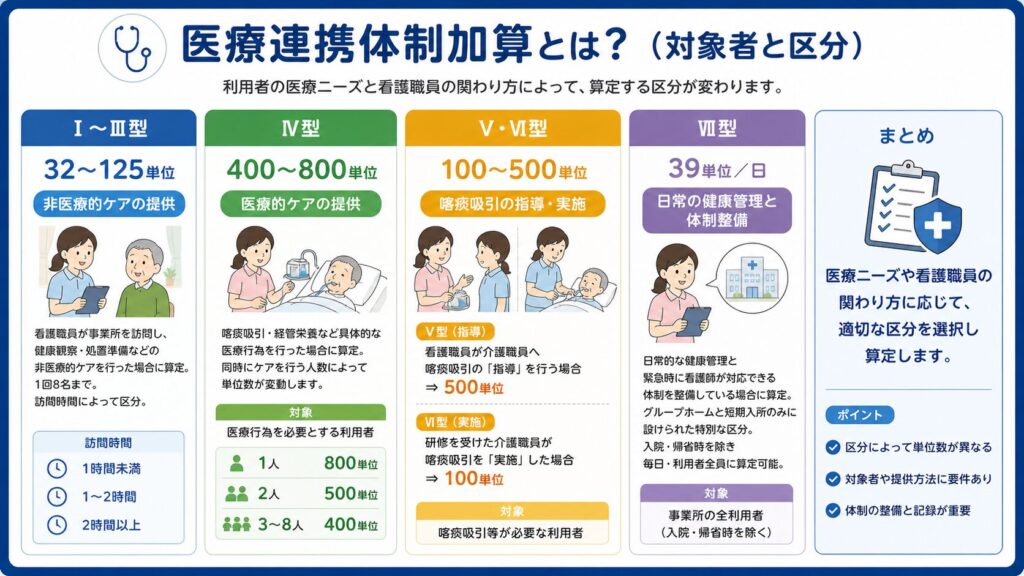
医療連携体制加算とは?(対象者と区分)
 医療連携体制加算とは?
医療連携体制加算とは?
共同生活援助(グループホーム)における利用者の高齢化・障害の重度化に伴い、医療的ケアや日常的な健康管理のニーズは年々高まっています。これに応えるために設けられたのが「医療連携体制加算」です。医療機関や訪問看護ステーションと連携し、看護職員によるケアや体制整備を行った場合に加算されます。
多くの区分で事前の届出が不要なため、行政による適法性チェックが働きにくい構造になっています。その結果、自己解釈で算定し続け、数年後の運営指導(実地指導)で何百万円もの返還を求められる事業所が後を絶ちません。正しく算定すれば収益と支援の質を大きく向上させる加算ですが、まず制度の全体像を正確に理解することが不可欠です。
加算の区分と対象者(Ⅰ型〜Ⅶ型の全体像)
利用者の医療ニーズと看護職員の関わり方によって、算定する区分が変わります。
Ⅰ〜Ⅲ型
32〜125単位
非医療的ケアの提供
看護職員が事業所を訪問し、健康観察・処置準備などの非医療的ケアを行った場合に算定。1回8名まで。訪問時間によって区分。
訪問時間:1時間未満 / 1〜2時間 / 2時間以上
Ⅳ型
400〜800単位
医療的ケアの提供
喀痰吸引・経管栄養など具体的な医療行為を行った場合に算定。同時にケアを行う人数によって単位数が変動(1人:800単位、2人:500単位、3〜8人:400単位)。
対象:医療行為を必要とする利用者
Ⅴ・Ⅵ型
100〜500単位
喀痰吸引の指導・実施
看護職員が介護職員へ喀痰吸引の「指導」を行う場合(Ⅴ型:500単位)、または研修を受けた介護職員が「実施」した場合(Ⅵ型:100単位)に算定。
対象:喀痰吸引等が必要な利用者
Ⅶ型
39単位/日
日常の健康管理と体制整備
日常的な健康管理と緊急時に看護師が対応できる体制を整備している場合に算定。グループホームと短期入所のみに設けられた特別な区分。入院・帰省時を除き毎日・利用者全員に算定可能。
対象:事業所の全利用者(入院・帰省時を除く)
グループホームの約31%が取得
最も普及しているのが「Ⅶ型」
医療行為の有無に関わらず、体制さえ整えれば毎日・全利用者に算定できるⅦ型は、事業所の収益安定に直結します。ただし、要件の解釈を誤りやすく、運営指導で最も指摘されやすい区分でもあります。
| 利用者数 |
月の算定日数 |
月額報酬の目安(39単位×10.36円) |
| 5人 | 30日 | 約60,600円 |
| 10人 | 30日 | 約121,200円 |
| 20人 | 30日 | 約242,400円 |
※単価は地域区分によって異なります。看護師の委託費(訪問看護ステーション利用の場合)はこの金額から差し引かれます。手残りは委託形態・交渉額によって大きく変わるため、算定前に必ず収支シミュレーションを行いましょう。
実地指導で狙われる「Ⅶ型の3大リスク」
要件の「見落とし」や「独自解釈」が致命傷になります。算定を始める前に、以下の3点を必ず確認してください。
「24時間、携帯電話で看護師と連絡が取れればOK」は大きな誤解です。厚生労働省Q&A(WAM NET)でも明示されている通り、勤務実態がなく単に電話がつながる体制だけでは算定は認められません。日常的な健康管理・主治医との連絡調整を行うための「必要な時間数の勤務実態」が不可欠です。
✔ 看護師の勤務記録・訪問記録を必ず残す
Ⅶ型に配置できるのは「正看護師」のみです。准看護師を配置して算定し続けていた場合、全額返還の対象になります。採用時・契約時には必ず資格証で「看護師(正看護師)」であることを確認してください。
✔ 資格証のコピーを書類として保管・定期確認する
罠3
「バイタルチェックだけ」は医師の指示書なしでNG
体温測定や自動血圧計での測定は原則として医療行為に当たりません。「毎日血圧と体温を測っているから加算が取れる」という認識は危険です。加算算定には「医師の指示書に基づいた、具体的な医療管理の必要性」が根拠として必要です。この点は実地指導で最も厳しく確認されます。
✔ 医師の指示書(文書・有効期限内)を必ず保管する
上記の3大リスクを完全に防ぎ、堂々と加算を算定し続けるためには、「算定開始前のステップ」と「正しい記録の書き方」を押さえることが不可欠です。次章では、Ⅶ型の算定要件の詳細と、運営指導で返還指導を受けないための具体的な実務について深掘りします。
算定要件の罠!「Ⅶ型」で絶対に押さえるべきポイント
取得するための条件・取得開始フロー
グループホームで最も活用されている「Ⅶ型」を取得するには、3つの必須要件をすべてクリアしなければなりません。一見シンプルですが、それぞれに「運営指導で突っ込まれやすいポイント」が潜んでいます。
Ⅶ型の3つの必須要件
以下3つをすべて満たす必要があります
-
1
看護職員(正看護師)を1名以上確保していること
-
2
看護師により24時間連絡できる体制を確保していること
-
3
重度化した場合の対応に係る指針を定め、入居者・家族に説明し同意を得ていること
現場のリアルな注意点
Ⅶ型に配置できるのは「正看護師」のみです。准看護師では要件を満たしません。採用・契約時に必ず資格証で確認してください。要件を欠いていた期間の加算は全額返還対象になります。
「24時間電話が繋がればOK」は誤りです。厚生労働省Q&A(WAM NET)でも明記の通り、勤務実態のないオンコール体制だけでは取得できません。日常的な健康管理・主治医との連絡調整を行う時間数の勤務が必要です。
サービス管理責任者や管理者・生活支援員との兼任することができますです。同一法人内の訪問看護ステーション等の看護師を「兼任」させる場合は委託契約不要でスムーズに連携できます。
確実な取得のための5STEP:取得開始前の手続きフロー
要件を理解した上で、実際に取得を開始するまでのステップを解説します。一つでも漏れると実地指導で誤った請求(返還指示の対象となる請求)を指摘されるリスクがあります。
1
看護師の確保方法を決める(自社雇用 vs 訪問看護ステーション委託)
|
メリット |
デメリット |
自社
雇用 |
情報共有しやすく、シフト調整の融通が利く |
採用難易度が高く、固定の人件費が発生 |
委託
(訪問看護ステーション) |
採用不要で専門的な看護師に依頼できる |
書面による委託契約が必ず必要。情報共有フローを整備しないと連携ミスが起きやすい |
2
必要書類を揃える(必要な書類をそろえること)
実地指導ではこれらの書類が揃っているか・日付の整合性が取れているかが厳しく確認されます。
看護師の資格証の写し(正看護師であることの確認)
必須
雇用契約書、または医療機関・訪問看護ステーションとの委託契約書
必須
重度化した場合の対応に係る指針(急性期の医療機関との連携体制・入院中の家賃の取り扱い等を明記)
必須
上記指針について利用者・家族から得た「同意書」
必須
有効期限内の「医師の指示書」(医療的ケアを伴う場合)
条件付き
3
届出要否を自治体に直接確認する(最大のリスクポイント)
グループホームのⅦ型は「体制を整えたことに対する加算」として、事前の届出(書類の提出)が必要とされているケースが一般的です。ただし、自治体によって自治体ごとの独自のルールが異なります。
請求システム上でチェックを入れるだけで取得が通ってしまうケースがあります。「届出不要だと思い込んで取得を開始→実地指導で何年分もの返還指示」という事態を防ぐため、必ず管轄の自治体(都道府県・市区町村)へ直接確認してください。
4
個別の支援計画に医療連携を位置づけ、担当者会議(関係者が集まって話し合う場)を開く
医療連携が必要な利用者については、個別の支援計画に「理由・頻度・具体的なケア内容・連携先」を明記する必要があります。担当者会議(関係者が集まって話し合う場)で検討した上で、利用者に説明・同意を得てから計画を交付するという正しい手順を必ず踏んでください。計画に位置づけのない利用者への取得は認められません。
5
取得開始タイミングを確認してから請求へ
すべての準備が整い、必要な場合は自治体への届出が受理されて初めて取得できますになります。同意取得や個別の支援計画の作成日より前に遡って加算を取得することはできません。
⚠ 日付の整合性を必ず二重確認:書類の作成日・同意日・取得開始月にズレがないかを確認してから請求の作業に進むしましょう。「書類の日付が取得開始日より後になっていた」という単純ミスが実地指導で指摘される典型パターンです。
取得を開始したら、次に重要なのが「日々の記録の質」です。準備が整っていても、記録が不備だと実地指導で「取得の根拠がない」と判断されてしまいます。次章では、運営指導で返還指導を受けないための具体的な記録の書き方と、確認すべき書類の整備方法を解説します。
運営指導で返還指導を受けない「正しい記録の書き方」
正しい記録の書き方
医療連携体制加算の運営指導で最も厳しくチェックされ、過誤請求の対象になりやすいのが「記録・根拠書類の不備」です。「毎日看護師が来てケアをしているから大丈夫」は通用しません。行政の調査官が確認するのは「ケアをした事実」ではなく「ルールに則った根拠と記録が残っているか」です。以下の4つの書類を完璧に整備してください。
①
絶対条件
有効期限内の「医師からの指示書(文書)」
現場で非常に多い勘違いが「看護師が毎日バイタルチェックをしているから加算が取れる」というものです。体温測定や自動血圧計での測定は原則として医療行為に当たりません。加算を算定するには、それが「なぜ医療的に必要か」という根拠が不可欠です。
×NGな状況
医師の指示がないまま独自の判断でバイタル測定を行い、「看護実施」として加算を請求し続けている。口頭での「やっておいて」という確認のみで文書が存在しない。
○正しい対応
主治医から
文書による指示書を受け取る。指示書には「ケアの必要理由(例:服薬調整のための血圧管理)」「具体的なケア内容」「頻度」を記載してもらい、有効期限内を維持する。
指示書は文書(紙・電磁的記録)であること。口頭指示のみは絶対に認められない
「なぜそのケアが必要か」という医療的な理由・根拠が記載されていること
有効期限内であること。期限切れのまま算定を続けていた場合は返還対象になる
指示書の更新管理をシステム化し、期限切れを起こさない運用体制を作る
医療的ケアや健康管理は、思いつきで提供するものではありません。必ず個別支援計画に明確に位置づけた上で、正規の手順を踏む必要があります。
個別支援計画に「理由・頻度・具体的なケア内容・連携先の医療機関名」を明記する
担当者会議(サービス担当者会議)で医療関係者も含めて検討し、議事録を残す
利用者・家族への説明と事前の同意書を取得・保管する
計画に位置づけのない利用者への算定は認められない。対象者全員分の計画を整備する
「計画の日付」と「算定開始日」の前後関係を必ず確認
個別支援計画の作成日・同意日よりも前に遡って算定することはできません。実地指導では書類の日付の整合性が必ず確認されます。
③
整合性が命
具体的で矛盾のない「看護実施記録」
毎日の業務に追われると記録が形骸化しがちです。しかし曖昧な記録や、請求データとの矛盾は運営指導で格好の的になります。
×指摘されるNG記録
「特変なし」「バイタル測定のみ」「支援した」といった抽象的すぎる記載。提供時間・人数の記録と請求データの間に矛盾があるケース。
○正しい記録の要素
日付・利用者名・開始〜終了時刻・実施内容の詳細・本人の様子・次回への申し送りをセットで記載する。
記録テンプレート(必須要素)
日付・時刻(開始〜終了)
利用者名
実施内容(具体的に)
測定値・数値
本人の様子・反応
次回への申し送り
記載例
〇月〇日 10:00〜10:30、〇〇氏に対し、医師の指示に基づき血圧測定および服薬状況の確認を実施。血圧142/88mmHg、脈拍72回/分。本人より「少し頭が重い」との訴えあり。主治医への報告要の旨、翌日引き継ぎメモに記載。明日の通院に向けた声かけを実施した。
Ⅰ〜Ⅲ型は提供時間、Ⅳ型は人数によって算定区分が変わります。記録上の時間・人数と請求データに矛盾があると不正請求とみなされるリスクがあります。月次で必ず突き合わせ確認を行いましょう。
④
水面下の動きを証明する
「医療機関との連携・報告記録」
医療連携体制加算は「医療機関との連携」を評価するものです。事業所内でのケアだけでなく、水面下で行っている情報共有のプロセスも「見える化」して残す必要があります。
主治医・訪問看護ステーションへの日々の連絡票・定期報告書
担当者間での申し送りノートのコピー・メール・チャット履歴
体調変化時・緊急時に医師へ電話相談した際の電話対応記録(メモ)
電話対応記録の書き方(例)
〇月〇日 14:35、〇〇医師(△△クリニック)へ電話にて連絡。〇〇氏の微熱(37.4℃)について報告。「本日は様子見、38℃を超えたら再度連絡するよう」との指示あり。対応者:看護師 山田〇〇
現場の習慣化が最大の防御
「言った・言わない」を防ぐため、電話一本でも必ずケース記録に残す習慣をチームで共有しましょう。記録の蓄積が、運営指導における最も強力な証拠になります。
4つの根拠書類が整ったら、次はスタッフ間で支援の質を統一することが課題になります。看護師と生活支援員・世話人の間で情報共有がズレると、いくら書類が整っていても現場の連携が崩れます。次章では、属人化を防ぐための情報共有の仕組みと、緊急時の対応マニュアルの整備方法を解説します。
運営指導の流れと「返還」になるパターンとならないパターン
運営指導のリアル
医療連携体制加算をはじめとする多くの加算は、システム上でチェックを入れるだけで請求できてしまうため、行政の事前チェックが働きません。その結果、数年後の運営指導で初めて要件違反が発覚し、物凄い金額の返還指示を受けるケースが後を絶ちません。ここでは経営者が絶対に知っておくべき「行政対応の基本とリスク」を解説します。
① 運営指導(行政指導)と監査・行政処分の違い
まず大前提として、「運営指導」と「監査」は明確に異なります。どちらに移行するかで、事業所が受けるダメージがまったく変わります。
すべての事業所が対象
- 適正な運営を支援・育成する目的で行われる
- 書類の不備や要件の誤解が発覚しても、即座に指定取消にはならない
- 改善報告書の提出や過誤申請の対応で済むケースが多い
不正が疑われる事業所が対象
- 「明らかな不正請求」「虚偽の報告」「指導の無視」が疑われた場合に移行
- 悪質と判断されると「指定取消」「効力停止(新規受け入れ停止)」等の処分
- 一度処分を受けると事業所の信用は致命的なダメージを受ける
運営指導
──
不正・隠蔽・虚偽が疑われると
──▶
監査へ移行
──▶
指定取消・効力停止
② 過去5年遡及の恐怖!過誤請求として自主返還する場合の流れ
悪意がなくても、要件の独自解釈で算定を続けていた場合、不当利得として過去最大5年間に遡って全額返還を求められます。数年分が蓄積すると数百万〜数千万円単位となり、法人の資金繰りが一気にショートするリスクがあります。
算定開始〜数年間
要件を満たさないまま加算を算定し続ける。請求システム上は問題なく通ってしまうため、この時点では誰も気づかない。
運営指導で発覚
行政の調査官が記録・書類を確認。「医師の指示書がない」「准看護師を配置していた」等の要件不備が発覚する。
過誤申立・返還
行政から「過誤申立」の指示を受け、事業所が国保連に対して過去最大5年分の請求を自ら取り下げ・返金する手続きを行う。
要件自体は満たしており、実態として適切なケアが行われているが、
軽微な事務的ミスにとどまる場合。口頭指導や改善報告書の提出で済むケースが多い。
1日だけ記録の担当者印が漏れていた
個別支援計画の更新日付が数日ずれていた
加算の根幹に関わる不備がある場合は
問答無用で全額返還の対象。期間分が積み上がると返還額は膨大になる。
医師の指示書がないまま算定を続けていた
必要な看護師の配置基準を満たしていない期間があった
准看護師を正看護師として届け出ていた
③「誠実な対応」が指定取消(致命傷)を防ぐ唯一の手段
記録の改ざん・後付けによる偽造
不備の隠蔽・調査官への虚偽の報告
指導内容の無視・改善対応の放置
調査官はプロです。辻褄の合わない記録や日付の矛盾はすぐに見抜かれます。発覚した時点で「ミス」が「不正」に格上げされ、監査・指定取消への道が開かれます。
要件を満たしていないことが判明した場合に取るべき行動は一つです。
1
素直に非を認め、事実を正確に報告する
「制度の誤認(ミス)」なのか「意図的な不正(悪意)」なのか、行政は必ず見ています。
2
速やかに過誤申請を行う
国保連への過去請求の取り下げ手続きを遅らせず、誠実に処理する。
3
再発防止策を文書化して提出する
同じミスを繰り返さないための体制整備を具体的に示すことが、監査移行を防ぐ最大の鍵。
返還を求められることは確かに痛手ですが、それは「取り返せるダメージ」です。指定取消は事業所の存続そのものを終わらせる「取り返しのつかないダメージ」です。運営指導で不備が出た際には、隠さず・誤魔化さず・誠実に対応することが、結果として事業所を守る唯一の手段です。
リスクと対処法を理解した上で、日々の現場ではスタッフ間の情報共有と支援の質の統一が重要になります。次章では、看護師と生活支援員・世話人の間で起きやすい連携のズレを防ぐための仕組みづくりと、緊急時対応マニュアルの整備方法を解説します。
スタッフ間で支援の質を統一するポイント
スタッフ間で支援の質を統一するポイント
医療連携体制加算を「点数」で終わらせず、利用者の生活を守る「質」に転換するためには、現場スタッフと看護師の連携が不可欠です。しかしグループホームは夜間・休日にパートや夜勤専従スタッフが対応することも多く、専門職である看護師と生活支援員・世話人との間で「情報共有のズレ」や「特定のスタッフに頼りきりになる状態(あの人がいないと分からない、という状況)」が非常に生じやすい環境です。
特定のスタッフに頼りきりになりやすい場面
利用者の医療的背景をパートスタッフが把握していない
「どの程度の変化で看護師に連絡すべきか」の判断基準が曖昧
引き継ぎがベテランスタッフ任せになっており、休日に情報が止まる
① 役割分担と情報の流れを整理する(誰でも同じ対応ができるようにする)
医療知識のない現場の世話人にとって、「どの程度の変化なら看護師に伝えるべきか」の判断は難しいものです。感覚的な表現ではなく、誰でも同じ判断ができる具体的な基準を事業所内で共有することが第一歩です。
「ここまで来たら報告」の目安(例)(事業所内で共有する基準)
体温
37.5℃以上が2回連続、または38.0℃以上
血圧
上の血圧(収縮期血圧)160mmHg以上、または90mmHg未満
意識・様子
呼びかけへの反応が鈍い、ろれつが回らない
| 情報の種類 |
誰が |
いつ |
どの方法で |
| 日々の体調変化 |
対応スタッフ |
変化に気づいた直後 |
チャットツール・共有シートに記録し看護師へ通知 |
| 定期の健康状況 |
看護師 |
訪問後・週1回 |
支援記録に書いておく、申し送りシートで共有 |
| 主治医への報告 |
看護師 |
変化発生から24時間以内 |
電話連絡後、対応記録をケース記録に残す |
| 緊急対応の事後共有 |
対応スタッフ |
対応直後〜翌朝まで |
緊急対応の記録に書いておく、管理者と看護師に報告する |
② 緊急時の対応マニュアル(判断フロー)を作って現場に置く
夜間・休日に一人で勤務している世話人が利用者の急変に直面した場合、パニックになるのは当然です。「考えなくても動ける」判断の流れを図にまとめて(フローチャート)、各住居のスタッフルームに掲示しておくことが、利用者の命を守る最初の一手です。
利用者の体調変化・急変を発見
まず確認する
意識がない・呼吸が止まっている・激しい出血・呼びかけに反応しない
いずれかに当てはまる
即座に119番通報
通報後、管理者・看護師へ連絡
当てはまらない
24時間体制の看護師へ電話相談
指示に従い、対応記録を残す
具体的なシナリオ別に対応を整理しておくと、スタッフの迷いをさらに減らせます。
緊急
意識がない・呼吸停止・激しい出血・痙攣が止まらない・顔色が蒼白で反応なし
即 119番
要相談
38℃以上の発熱・激しい腹痛・嘔吐が続く・呼びかけに反応が鈍い・転倒して痛みを訴える
看護師へ電話
経過観察
微熱(37.5℃未満)・食欲がやや落ちている・軽い頭痛・元気がやや少ない
記録+翌日報告
算定中に看護師が退職した場合、条件を満たせなくなった時点ですぐに取得をやめるしなければなりません。気づかずに算定を続けると過誤請求になります。
1
退職・不在が確定した時点で、取得を止める判断を行う(月の途中であっても、その月から取得できなくなります)
2
自治体(自治体(都道府県・市区町村))へ体制が変わったことの届出を速やかに行う
3
後任の正看護師または委託先の訪問看護ステーションを確保し、要件が再び整った時点で取得を再開する
書類の整備・記録の質・スタッフ間の連携——これらすべてが揃って初めて、医療連携体制加算は「堂々と算定できる加算」になります。最終章では、本記事の内容を総括しながら、安定経営と支援の質向上を同時に実現するために経営者・サビ管が今すぐ取り組むべきことをまとめます。
よくある質問(FAQ)
よくある質問(FAQ)
現場の経営者・サービス管理責任者(サビ管)からよく寄せられる疑問をまとめました。「自分の事業所はどうなのか」を確認する際の参考にしてください。
Q1
准看護師を配置しているが、Ⅶ型は取得できないのか?
× 取得できません
Ⅶ型の取得に必要な「看護師」は、正看護師(国家資格の「看護師」)のみです。准看護師は都道府県知事が発行する資格であり、国家資格の看護師とは別の資格に当たるため、Ⅶ型の配置要件は満たしません。
!
もし准看護師を配置した状態で取得し続けていた場合、その期間分の加算は全額返還の対象になります。採用時・契約時には必ず資格証の原本を目で確認し、「看護師」と記載されていることをチェックしてください。
Q2
「24時間電話がつながるオンコール体制」だけでは本当にダメなのか? 何時間の勤務があれば認められるのか?
× オンコールだけではダメです
厚生労働省のQ&A(WAM NET)でも明確に示されている通り、事業所における実際の勤務実態がない場合、「24時間いつでも電話で連絡が取れる」という体制だけでは取得は認められません。
「何時間以上の勤務が必要か」について
厚生労働省の通知では「利用者の状況等を勘案して必要な時間数の勤務」と定められており、具体的な時間数は明記されていません。利用者の人数や医療的なニーズの重さによって「必要な時間」は変わるという考え方です。ただし、現場の実態として以下の点が重要です。
○
日々の健康管理・主治医への報告・スタッフへの引き継ぎなど、実際に看護師が事業所に関わっている記録が残っている
○
訪問記録・勤務記録に具体的な日時・実施内容が記載されており、「来た実績」が証明できる
×
月に1〜2回、数十分だけ顔を出す程度で、あとは電話対応のみ。記録もほとんど残っていない
!
「何時間なら安全」という明確な基準はないため、利用者の医療的なニーズに応じた関わりができているかを軸に考えてください。判断に迷う場合は、管轄の自治体に直接確認するのが最も確実です。
Q3
利用者が入院中や帰省中のときも取得できるのか?
× 入院・帰省中は取得できません
Ⅶ型は「入院・帰省時を除く」ことが明確に定められています。利用者がグループホームを離れている期間は、その日の加算を取得することができません。
×
入院が続いている期間も、うっかり毎日取得し続けてしまっているケース(請求システム上はそのまま通ってしまうため注意)
○
外泊・帰省の場合も同様に、不在期間は日単位で取得を止める
!
月の請求を行う前に、入院・帰省があった利用者の日数を必ず確認してください。請求システムが自動で止めてくれるわけではないため、担当者が意識して管理する必要があります。
Q4
複数の建物(棟)を運営している場合、1人の看護師で兼任できるのか?
○ 条件を満たせば可能です
1人の看護師が複数の建物や事業所を兼任すること自体は認められています。同一法人内の別の施設(訪問看護ステーションなど)の看護師を兼任させる場合も、同じ法人の職員であれば委託契約は不要です。
○
同一法人内の訪問看護ステーションの看護師を、グループホームの担当として兼任させる → 委託契約不要でスムーズに連携できる
○
サービス管理責任者や管理者・生活支援員と看護師を兼任させる → 事業所内での兼任も認められている
!
兼任の具体的な要件や認められる範囲は自治体によってルールが異なる場合があります。複数棟・多店舗展開の場合は、管轄の自治体に事前に確認しておくことをおすすめします。
Q5
体温や血圧を測るだけでは取得できないのか? 何をすれば取得できるのか?
× 測定だけでは取得できません
体温計や自動血圧計で数値を測る行為は、原則として「医療行為」にはあたりません。測定をしているだけでは加算の根拠にならないのです。
取得するためには、「なぜその測定・管理が医療的に必要なのか」という根拠を、医師の指示書(文書)によって示すことが必要です。
×
医師の指示書なし。「毎日血圧を測っているから」という理由だけで取得している
○
主治医から「服薬調整のために血圧を毎日記録すること」という内容の指示書(文書)を受け取り、その指示に基づいて看護師が測定・管理を行っている
!
指示書は口頭ではなく必ず文書でもらい、有効期限が切れる前に更新してください。「先生に口頭で言ってもらっている」は運営指導で通用しません。
Q6
取得を始めるとき、届出は必要なのか? 都道府県と市区町村のどちらに提出するのか?
△ 必要かどうかは自治体によって異なります
グループホームのⅦ型は、一般的には取得前に「事前の届出(書類の提出)」が必要とされているケースがほとんどです。ただし、自治体によってルールが異なるため、一概に「必要」「不要」とは言い切れません。
提出先(都道府県 or 市区町村)について
グループホームの指定権限は、原則として都道府県が持っています。ただし、政令指定都市・中核市などでは市が権限を持っている場合があります。「どこに出せばよいか」も含め、必ず事業所を管轄している自治体に直接確認してください。
!
加算の種類によっては、届出なしでも請求システム上でそのまま通ってしまうことがあります。「届出をしていないけれど請求できてしまった」という状態は、後から運営指導で指摘されると何年分もさかのぼって返還を求められるリスクがあります。「たぶん不要だろう」と自己判断せず、自治体への確認を必ず行いましょう。
✔
確認する際は「Ⅶ型の取得を新規で始める場合、事前の届出書類の提出は必要ですか? 必要な場合、どの書式をどこに提出すればよいですか?」とそのまま聞くとスムーズです。
よくある疑問をひとつひとつ確認できたら、あとは「正しい準備」と「日々の記録の積み重ね」があるだけです。最後の章では、この記事全体のまとめとして、経営者・サービス管理責任者が今すぐ取り組むべき具体的なアクションを整理します。
まとめ:安定経営に向けて
まとめ:安定経営に向けて
ここまで、医療連携体制加算の全体像・取得のための条件・正しい記録の書き方・運営指導のリスク・スタッフ間の連携まで、現場で必要な情報を一通り解説しました。最後に、この加算の「本当の意味」とこれからの行動についてまとめます。
この加算の本質
医療連携体制加算は「売上を上げるための加算」ではなく、
「利用者が長く・安心して暮らし続けるための体制づくり」を評価するものです。
看護師との連携体制を整え、日々の健康管理をしっかり行うことで、体調の悪化を早期に発見し、入院を防ぎ、グループホームでの生活を長く続けてもらうことができます。利用者が長く住み続けることは、そのまま稼働率の安定・退去リスクの低下にもつながります。加算の取得はその「結果」として得られるものです。
体調の変化を早期に発見し、重症化・入院を防ぐ
主治医との連携が強化され、医療と介護がつながる
緊急時にスタッフが迷わず動ける体制が整う
利用者・家族からの安心感・信頼感が高まる
入院・退去を防ぎ、稼働率が安定する
毎日・全利用者を対象に報酬が加わり、収益が安定する
医療ニーズの高い利用者を安心して受け入れられる
他の事業所との差別化・選ばれる事業所につながる
今すぐ確認すべき6つのアクション
1
配置している看護師の資格証を確認する今すぐ
「看護師(正看護師)」であることを資格証の原本で確認。准看護師の場合は要件を満たしていません。
2
看護師の勤務実態・記録を確認する今すぐ
「電話がつながるだけ」になっていないか。訪問記録・勤務記録が実態に基づいて残っているか確認してください。
3
医師の指示書の有効期限を確認する今すぐ
全利用者分の指示書が有効期限内かどうかを確認し、期限切れがある場合はすぐに更新の手続きをしてください。
4
個別の支援計画に医療連携の内容が書かれているか確認する要確認
「なぜ看護師の関与が必要か」「どんなケアを・どのくらいの頻度で行うか」が利用者ごとに計画に明記されているか確認してください。
5
管轄の自治体に届出の要否を直接確認する要確認
「うちは届出不要だと思っていた」という自己判断が最大のリスクです。管轄の自治体(都道府県・市区町村)に直接問い合わせて確認してください。
6
緊急時の対応フローとスタッフへの共有体制を整える体制づくり
夜間・休日でも誰でも同じ対応ができるよう、報告の基準・緊急時のフロー・連絡先一覧を整備し、全スタッフに周知してください。
条件を満たさないまま取得し続けることは「事業所の存続」に関わるリスクです
取得を始める前には、この記事で解説した条件を一つひとつ確認し、管轄の自治体のルールや最新の報酬改定の内容を必ずチェックしてください。制度は定期的に改定されるため、一度確認したら終わりではありません。年に一度は内容を見直す習慣をつけることをおすすめします。
正しく・堂々と取得することが、利用者と事業所の両方を守ります
条件を正しく満たし、記録をきちんと残し、スタッフ間の連携を整える。この当たり前の積み重ねが、運営指導で何も指摘されない事業所をつくり、利用者が安心して長く暮らし続けられるグループホームをつくります。
難しく考える必要はありません。「利用者のために本当に必要な体制を整え、その事実をきちんと記録に残す」——それが、この加算を正しく活用するということです。
ABOUT ME